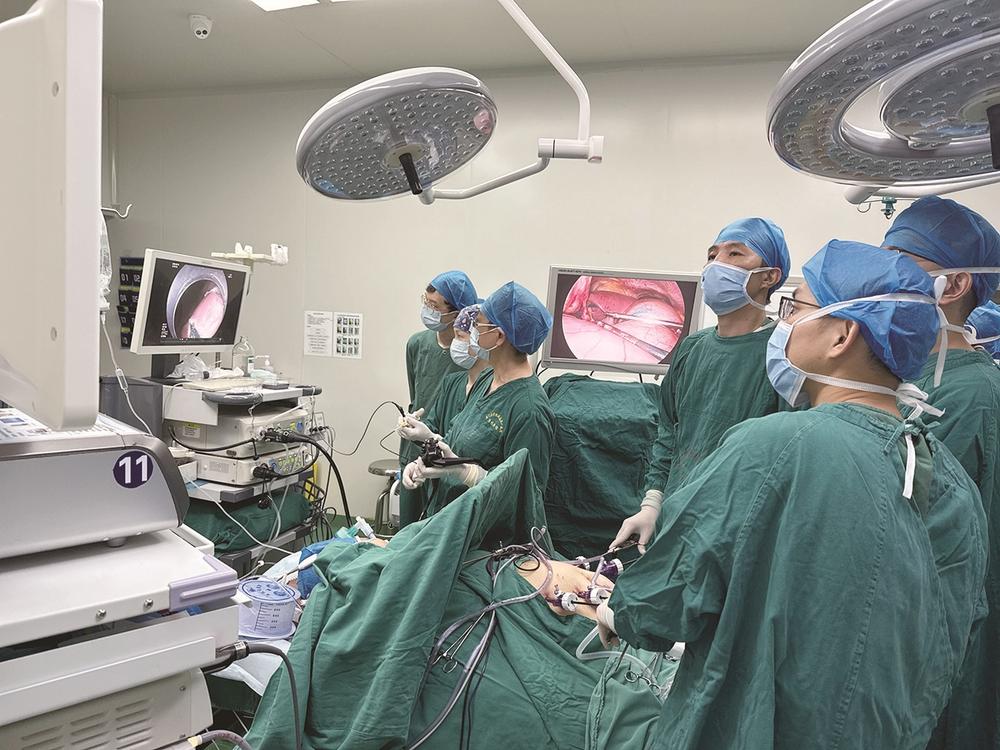
深夜,急诊铃声划破寂静,一名年轻男性患者因小肠大出血陷入休克,生命垂危。厦门医学院附属第二医院消化疾病诊治中心迅速启动多学科协作机制,消化内科、胃肠外科、重症医学科(ICU)、麻醉科等团队无缝衔接,通过“急诊外科手术联合术中小肠镜”联合救治,成功从死神手中夺回患者生命,彰显了医院多学科协作实力与“以患者为中心”的服务理念。
命悬一线
年轻患者失血性休克
入院时,患者已出现大量便血,血压进行性下降,突发晕厥后生命体征急剧恶化。“当时他的血压最低时收缩压仅有60mmHg左右,舒张压仅30mmHg,已处于严重的失血性休克状态,随时可能发生心跳骤停。”回想起接诊时的情景,参与抢救的消化内科林园园主任医师仍记忆犹新。
消化内科接诊后,第一时间为患者进行胃肠镜检查,在结肠镜探查至小肠末端时发现有血液流出,但因肠镜长度限制无法进一步深入定位出血灶。尽管采取了药物止血、输血等保守治疗措施,患者出血量仍未得到有效控制,随即被紧急转入ICU进行生命支持。
转入ICU后,经持续复苏后患者生命体征暂时平稳,但这只是“窗口期”。胃肠外科张国伟主任医师指出,按照消化道出血的诊治原则,在内科治疗无效时,必须及时进行外科干预。然而,小肠出血往往病灶隐匿且体积较小,术中精准定位难度极大,且患者仍处于休克状态,手术风险极高,对深夜时分的多科室协同作战能力提出了严峻考验。
协同攻坚
多学科联动逆转生死
关键时刻,消化疾病诊治中心的多学科联动机制发挥了关键作用。中心迅速统筹协调胃肠外科、消化内科、ICU、麻醉科、内镜室等骨干力量,共同制定了“急诊外科手术+术中小肠镜”的联合救治方案。该方案充分发挥了内科精准诊断与外科及时干预的联合优势。
深夜的手术室里,麻醉科团队全程守护调控生命体征;消化内科王威副主任医师通过术中小肠镜仔细探查,明确出血点为小肠憩室;胃肠外科张国伟主任医师团队随即实施精准病灶切除。整个流程环环相扣,高效顺畅,彰显了多学科团队的高度默契与专业素养。
模式赋能
“一体化诊疗”显成效
本例危重患者的成功救治,是消化疾病诊治中心推行“以患者为中心、多学科协作”一体化诊疗模式的生动实践。该中心通过整合消化内科、胃肠外科、内镜、ICU等相关科室资源,打破传统科室壁垒,建立了贯穿诊断、治疗、康复的全流程服务体系。尤其在处理小肠出血等复杂疑难病例时,内科的精准定位能力与外科的快速干预、ICU的生命支持得以深度融合,实现了“1+1>2”的救治效果。
据悉,厦门医学院附属第二医院消化疾病诊治中心将持续优化多学科协作机制,加强人才梯队建设与技术引进,提升复杂消化疾病救治水平,未来三年致力于实现“服务本地,辐射周边”的发展目标,为泉州、漳州等邻近区域患者提供更高水平的诊疗服务。同时,中心依托厦门医学院的科研平台,深化临床与科研融合,通过总结典型病例、开展基础研究,优化消化疾病尤其是胃肠道肿瘤治疗方案,形成“临床—科研—转化”良性循环。
目前,患者术后恢复情况,生命体征平稳。此次抢救成果,既检验了厦医附属二院多学科协作能力,也展现了医院全面提升疑难复杂疾病诊治水平、守护群众健康的坚定决心。
导报记者 石程罗纳 通讯员 高莹 朱珊